La convocatoria 2025-2026 ofertó 12.366 plazas de Formación Sanitaria Especializada, de las cuales 9.276 correspondían a Medicina. En las listas definitivas fueron admitidas 35.503 personas para el conjunto de titulaciones y 16.763 para Medicina. No se está hablando, por tanto, de un proceso marginal, sino de un filtro masivo y decisivo por el que pasan aspirantes que llegan después de un bachillerato exigente, una selectividad dura y seis años de carrera médica. Es decir, una de las capas jóvenes más disciplinadas y meritocráticas del país.
El desglose de plazas ofertadas fue MIR (Medicina): 9.276 plazas; EIR (Enfermería): 2.279 plazas; FIR (Farmacia): 362; PIR (Psicología): 280; QIR (Química): 29; BIR (Biología): 83; y RFIR (Física): 57 plazas.
A la vez, estableció cupos específicos para personas con discapacidad y, en varias titulaciones, para aspirantes sin autorización de residencia en España: 928 y 928 respectivamente en Medicina; 228 y 23 en Enfermería; 36 y 4 en Farmacia; y en Psicología, Química, Biología y Física, reservas de 28, 3, 8 y 6 plazas para discapacidad.
La presión de acceso siguió siendo altísima: fueron admitidos definitivamente 16.763 aspirantes al MIR, 11.204 al EIR, 1.474 al FIR, 4.016 al PIR, 301 al QIR, 1.338 al BIR y 407 al RFIR.
Dicho de otro modo: hubo 1,81 aspirantes por plaza en Medicina, pero 14,34 en Psicología y 16,12 en Biología.
Por eso el deterioro del procedimiento resulta tan grave. Porque el sistema les pide casi todo: constancia, nervio, renuncia y obediencia al mérito. Pero cuando llega la hora decisiva, el propio sistema no está a la altura de la liturgia que exige. Cuando un país acostumbra a decir a sus jóvenes médicos que el esfuerzo será premiado y, en el momento de la verdad, les ofrece desorden, la lesión no es sólo técnica. Es también simbólica.
La suma de fallos ya no es una anécdota
Lo ocurrido en 2026 no puede presentarse como un tropiezo aislado. Primero llegaron las dudas sobre la gestión. Después, el malestar por los baremos académicos. Más tarde, las impugnaciones. Luego, las denuncias sobre la seguridad del examen y la petición de una auditoría. Y detrás de todo ello, como un síntoma previo de descomposición, la dimisión de varios miembros del comité de expertos encargado de elaborar la prueba.
Ese comité no estaba formado por burócratas ajenos al problema. Según las informaciones publicadas sobre la crisis del verano de 2025, entre los expertos había médicos de reconocido prestigio, jefes de servicio y especialistas con experiencia contrastada. El comité estaba integrado por seis personas, cada una de ellas apoyada por una quincena de colaboradores de distintas especialidades; cada año se preparan cerca de 400 preguntas para seleccionar las 200 del examen. No era, por tanto, un debate menor ni un rifirrafe administrativo sin consecuencias. Era un conflicto en el corazón técnico del MIR.
Más aún: el choque se produjo por cambios impulsados por el propio Ministerio en la organización, el número de colaboradores y la retribución por pregunta, en un contexto en el que los expertos dimitidos advirtieron de que esas modificaciones podían rebajar la exigencia y desvirtuar la función del examen como filtro serio de acceso a la formación especializada. Que un sistema así llegue a enero con este arrastre de conflicto ya era, por sí mismo, una mala señal. Especialmente cuando el examen por primera vez modifica su horario, a las 14 horas, por primera vez, y se convoca un sábado (24 enero).
Baremos dudosos, preguntas anuladas, sospechas de copia
Uno de los aspectos más lesivos ha sido el de los baremos. Sanidad reconoció haber recibido entre 1.000 y 1.500 recursos relacionados con el MIR 2026, y distintos medios especializados recogieron el desconcierto de aspirantes que denunciaban descensos súbitos de cientos de puestos por errores o discrepancias en la valoración del expediente.
En el MIR, unas décimas no son una nimiedad burocrática. La convocatoria establece que tanto la puntuación final del ejercicio como la puntuación de méritos académicos y la puntuación total individual se expresan con los primeros cuatro decimales obtenidos, despreciándose el resto. Pero en el cálculo técnico de la media del 10% de los mejores expedientes aparecen con cinco decimales.
Por ello, unas décimas, una diferencia mínima, puede significar la especialidad perdida, la ciudad no elegida, los años desplazados y la frustración que se instala.
A ello se sumó la controversia sobre la propia calidad técnica del examen. Las respuestas definitivas del MIR 2026 se cerraron con siete preguntas impugnadas y anuladas. Puede discutirse si esa cifra es o no extraordinaria en términos históricos, pero lo que no puede discutirse es su efecto acumulativo: un examen así no sólo debe ser limpio, sino que también debe parecer impecable. Cuando las impugnaciones se añaden a un clima previo de malestar, todo el edificio pierde autoridad.
Más corrosivo todavía ha sido el bloque de las sospechas de copia. La Asociación MIR España pidió una auditoría del examen tras denunciar deficiencias en la vigilancia y vulnerabilidades tecnológicas. Sanidad terminó aceptando reunirse con los aspirantes a raíz de estas quejas. Aunque el fraude efectivo hubiera sido marginal, el daño ya estaba hecho: el MIR dejó de proyectar la robustez que un proceso de esta trascendencia necesita sin discusión.

El Ministerio lo hace todo bien
La respuesta del Ministerio ha seguido, una vez más, el viejo instinto burocrático: llegar después, gestionar el escándalo y prometer solemnemente que la próxima vez será distinto.
Cuando estallaron las denuncias sobre posibles copias en el MIR 2026, Sanidad anunció que estaba “trabajando en el refuerzo” de las medidas de control para ser “aún más estrictos” y que pensaba recogerlas expresamente en la siguiente convocatoria para dotarlas de “rango normativo”.
Dicho de otro modo: primero se deja que el examen entre en sospecha; después se administra el daño; y por último se redacta la norma para el futuro.
Lo llamativo es que aparato no faltaba. Este año hubo 688 mesas de examen y más de 2.080 personas movilizadas para vigilar y coordinar la prueba: 1.300 vocales, 700 interventores y 80 delegados de centro.
Los vocales controlaban identidades, distribuían aspirantes, repartían materiales y vigilaban el aula; los interventores coordinaban a los vocales, registraban incidencias y asumían la custodia inmediata de los ejercicios; y los delegados de centro garantizaban la logística general, la cadena de seguridad y la trazabilidad de los exámenes hasta su entrega final. Había estructura, había jerarquía, había protocolo, había cadena de custodia.
Y, sin embargo, la desconfianza prendió igual, hasta el punto de que la AMIRE pidió una auditoría por falta de vocales, ausencia de inhibidores y posibles usos de móviles o internet.
Ahí está la clave: cuando un sistema tan densamente organizado no logra impedir que el proceso quede bajo sospecha, el problema ya no es únicamente de medios, sino de control real, de credibilidad y de responsabilidad.
Y el desenlace administrativo tampoco invita a pensar lo contrario. Celia Gómez, directora general de Ordenación Profesional hasta el 3 de febrero de 2026, fue cesada por el Gobierno y pasó a dirigir la Fundación para la Investigación Biosanitaria del Principado de Asturias. Hubo relevo. Lo que no ha habido, por ahora, es una asunción pública nítida de responsabilidad política proporcionada al descrédito del proceso.
La dimensión humana que la burocracia borra
El aspirante al MIR no se juega únicamente una nota. Se juega la especialidad que soñó durante años, la ciudad donde podrá vivir, la continuidad de su pareja, la posibilidad de formar una familia sin volver a aplazarla y, en muchos casos, el sentido mismo de un esfuerzo larguísimo. El MIR redistribuye vidas. Decide trayectorias, mudanzas, calendarios y frustraciones. Por eso la desorganización aquí no es simplemente administrativa. Es humana.
Hay algo particularmente indecente en exigir excelencia biográfica a quienes han hecho todo bien y devolverles, en el momento decisivo, incertidumbre burocrática. España ha normalizado hablar del MIR como si fuera una mera oposición sanitaria, cuando en realidad funciona como un mecanismo de reasignación vital. Por eso el desorden no se limita a una mala gestión: introduce una sensación de arbitrariedad precisamente donde el sistema debería ser más escrupuloso.
Aprobar no significa entrar en un sistema amable
Además, aprobar no abre la puerta a una edad cómoda. Abre la puerta a la residencia. Y la residencia española sigue pivotando sobre guardias, sobrecarga, dependencia jerárquica y desgaste. El propio Ministerio de Sanidad abrió a finales de 2025 una consulta pública para reformar la jornada laboral de los residentes, reconociendo implícitamente que el marco vigente no estaba protegiendo adecuadamente los límites de jornada y descanso.
La cuestión salarial tampoco desmiente ese diagnóstico. En febrero de 2026, la prensa sanitaria situaba la media retributiva bruta anual de un residente de primer año en torno a 18.988 euros de salario base en España, con una fuerte variación territorial.
En la Comunidad de Madrid, por ejemplo, un R1 pasó a percibir 21.357,70 euros anuales sin contar guardias, mientras que un R5 alcanzaba 28.737,80 euros. Las guardias seguían marcando una parte decisiva del ingreso real: en Madrid, la hora de guardia ordinaria arrancaba en 12,50 euros en primer año y subía hasta 19,99 euros en cuarto y quinto.
Traducido al lenguaje común: para empezar a cobrar algo parecido a una remuneración razonable, el médico residente sigue dependiendo en buena medida de horas extraordinarias, noches, festivos y una mecánica de desgaste que el sistema ha normalizado desde hace años. No se paga bien de entrada al médico joven; se compensa parcialmente a costa del cuerpo. No es casual que la AMIRE haya planteado en 2026 un incremento del 40% del salario base dentro de la reforma del régimen laboral de los residentes.
La prueba de cargo: las vacantes de Medicina de Familia
Aquí aparece una evidencia material que no debería desaparecer del artículo: las plazas que quedaron vacantes. Durante años, el sistema fue incapaz de cubrir toda la oferta de Medicina Familiar y Comunitaria, precisamente la especialidad que más necesita reforzar si quiere sostener la Atención Primaria. En 2023 quedaron 202 plazas de Medicina de Familia sin adjudicar en el primer llamamiento.
La situación empeoró en 2024. La adjudicación ordinaria dejó 473 plazas MIR vacantes en total, de las cuales 459 correspondían a Medicina de Familia. Tras la repesca extraordinaria, todavía quedaron 246 vacantes en esa especialidad. Este dato basta por sí sólo para desmontar muchos discursos complacientes. España no tenía un problema de falta de exámenes. Tenía, y tiene, un problema de falta de atractivo real en una especialidad esencial.
En 2025 se produjo por fin un cambio relevante: por primera vez en cuatro años se agotaron todas las plazas de Medicina de Familia, 2.508 en total, sin necesidad de repesca. Precisamente por eso el contraste es tan elocuente. Si un año hay cientos de vacantes y al siguiente se consigue cerrarlas, el problema no era una supuesta tara vocacional de toda una generación. El problema estaba en las condiciones de trabajo, en la organización del proceso y en la forma en que determinadas comunidades empezaron a corregir, por fin, parte de ese desastre.
En la convocatoria está previsto que se agoten todas las vacantes, dado que no hay nota de corte o nota mínima para acceder a elegir plaza. Sorprendentemente podría darse el caso de que un candidato con una puntuación de un punto sobre los doscientos posibles, tenga plaza.
La vocación no tapa agendas imposibles
Durante demasiado tiempo se ha culpado a los jóvenes médicos de no querer Atención Primaria. Es una explicación fácil y falsa. Lo que muchos rehúyen no es la disciplina médica, sino la combinación de burocracia, presión asistencial, agendas saturadas, tutorías desiguales y escaso reconocimiento que acompaña a demasiadas plazas. Cuando una especialidad sólo se vuelve atractiva a golpe de correcciones organizativas o incentivos extraordinarios, el diagnóstico ya está hecho.
De ahí la importancia de los complementos salariales que distintas comunidades han empezado a ofrecer para captar o retener médicos de Familia. En 2025 se documentaron ofertas de hasta 73.730 euros brutos anuales en plazas de difícil cobertura de Murcia, retribuciones de hasta 67.819 euros en determinados destinos de Cataluña y mejoras también en otras comunidades mediante contratos más largos, complementos de ruralidad o incentivos vinculados al cupo. Cuando una especialidad requiere pluses, campañas y primas de captación para dejar de ser evitada, el problema no es la falta de idealismo juvenil. El problema está en las condiciones ordinarias de ejercicio.
El sistema se delata sólo. Primero deja vacantes. Luego improvisa medidas. Después celebra como éxito lo que no debería haber sido problema. Así funciona demasiadas veces la política sanitaria española: no corrige causas, administra síntomas. No reforma condiciones, reparte urgencias. No planifica, reacciona.
Un país que necesita médicos y atasca a los que llegan
La contradicción se vuelve todavía más áspera cuando se observa el frente de los especialistas extranjeros. España necesita médicos. Los hospitales y centros de salud arrastran tensiones de plantilla. Sin embargo, el reconocimiento de especialidades formadas fuera de la Unión Europea sigue funcionando con lentitud, dureza y sensación de embudo.
Los datos difundidos en 2024 por organizaciones de médicos iberoamericanos y recogidos por la prensa sanitaria son muy expresivos: en los últimos diez años sólo se reconocieron 783 especialidades de un total de 11.110 expedientes tramitados, apenas un 7%. Por nacionalidades, Cuba concentraba el 33,5% de los solicitantes y reconocimientos, Venezuela el 27% y Argentina el 25,6%. Entre las especialidades más reconocidas figuraban Medicina de Familia, Pediatría, Anestesia, Cardiología, Ginecología y Traumatología. Aproximadamente un 50% de los médicos no reconocidos estaría trabajando ya en hospitales públicos o privados ejerciendo de hecho como especialistas.
El problema, conviene precisarlo, no se resuelve caricaturizando a estos profesionales ni sugiriendo sin prueba que son malos médicos. La crítica seria apunta a la incoherencia institucional: el sistema bloquea arriba lo que tolera o absorbe abajo por pura necesidad asistencial. Eso no es seriedad. Es administración por embudo.
Además, sí existe una vía formal de verificación. La convocatoria de 2026 para reconocer efectos profesionales a títulos extranjeros de especialista obtenidos fuera de la UE prevé una primera parte con 70 preguntas más 5 de reserva en 90 minutos y una segunda con tres supuestos prácticos en 75 minutos, con mínimos separados para aprobar cada bloque. España, por tanto, examina. Lo que no hace bien es resolver con agilidad y claridad un cuello de botella que luego el propio sistema sanitario intenta sortear de manera pragmática y silenciosa.
Cataluña y otro cuello de botella: las bajas del propio personal sanitario
En Cataluña existe además otro cuello de botella menos visible, pero muy real: el volumen de bajas laborales dentro de la propia plantilla sanitaria pública. No se trata aquí de las incapacidades temporales que los CAP tramitan para trabajadores de otros sectores, sino de las ausencias que afectan al propio sistema: médicos de familia, especialistas, personal de enfermería, administrativos, celadores, camilleros y demás profesionales de la red asistencial. Cuando una parte significativa de esa estructura humana está de baja, la consecuencia no es estadística ni abstracta. Se traduce en pruebas anuladas, visitas aplazadas, intervenciones reprogramadas, agendas desbordadas y nuevos retrasos en una maquinaria que ya trabaja bajo tensión permanente.
El primer perjudicado es el paciente, que ve alejarse su consulta, su diagnóstico o su tratamiento. El segundo es el personal que continúa de alta, obligado a absorber carga adicional, cubrir huecos, asumir más presión y sostener, con menos manos, una demanda que no disminuye. En esas condiciones, la baja laboral deja de ser simplemente un hecho interno de gestión de personal y pasa a convertirse en un factor directo de estrangulamiento asistencial.
Por eso este dato debe incorporarse al diagnóstico general. El sistema sanitario no sólo sufre por cómo selecciona a sus futuros especialistas, por cómo retribuye a sus residentes o por cómo desincentiva determinadas plazas clave. También sufre por la fragilidad cotidiana de sus plantillas reales. Cuando faltan profesionales en una red ya saturada, el efecto en cadena es inmediato: más demoras, más reprogramaciones, más desgaste y un nuevo estrechamiento del cuello de botella. Es ahí donde la crisis administrativa, la escasez estructural y la presión asistencial terminan encontrándose en el mismo punto: el cuerpo del paciente y el agotamiento del profesional.

El burnout de los MIR
Y junto al cuello de botella asistencial aparece otro deterioro menos visible, pero no menos grave: el desgaste interior de quienes todavía se están formando para sostener el sistema.
El burnout de los MIR no es una exageración retórica, sino la consecuencia lógica de un modelo que ha convertido la fatiga en costumbre y la sobrecarga en un ritual de iniciación.
Una información publicada el 7 de marzo de 2026 situaba ese agotamiento en cifras estremecedoras: afectaría al 94% del colectivo médico joven, mientras siete de cada diez reclamaban algo tan elemental como que se respete de verdad el límite legal de 48 horas semanales y se ofrezcan sueldos capaces de contener la hemorragia de cansancio y frustración.
El dato importa porque desenmascara una mentira muy española: aquí no se forma sólo a base de estudio y tutoría, sino también a base de noches rotas, guardias encadenadas y una obediencia silenciosa al exceso. Otra publicación recogía además que muchos residentes soportan cargas reales en torno a las 62 horas semanales, muy por encima de lo que debería admitirse en un sistema que presume de excelencia.
Cuando la medicina joven aprende antes a resistir que a vivir, el problema ya no es sólo laboral. Es moral. Porque un país que enseña a sus futuros especialistas a normalizar el agotamiento no está forjando mejores médicos: está acostumbrándolos, desde el principio, a que cuidar a otros exige primero dejarse desgastar uno mismo.
Y además de todo lo anterior
A esta fatiga estructural se añade otra señal de deterioro que ya no puede presentarse como episódica: la violencia contra quienes sostienen la asistencia. Cuando un médico, una enfermera o un celador tienen que entrar en su jornada con la posibilidad real de acabar amenazados, coaccionados o agredidos, el sistema ha cruzado una frontera moral.
Los datos conocidos en marzo de 2026, a nivel nacional, no dejan margen para el autoengaño: en 2025 la Policía Nacional registró 513 denuncias por agresiones a profesionales sanitarios, un 26,35% más que el año anterior, con 138 detenciones y más de 11.000 actuaciones policiales, de las cuales unas 3.500 se produjeron en centros sanitarios y alrededor de 8.000 en domicilios.
Los médicos encabezaron las denuncias, seguidos del personal de enfermería, y entre los ataques más frecuentes aparecieron atentados contra funcionario público, amenazas, lesiones y coacciones, tanto por intimidación como por violencia física o psíquica.
El informe añade además un retrato preciso de esa degradación: Sevilla, Málaga y Cádiz concentraron más agresiones; junio fue el mes con más denuncias; los lunes y martes fueron los días más conflictivos; y la franja entre las 11 y las 12 horas reunió el mayor número de incidentes.
Es decir, el problema ya no es sólo visible: empieza a tener geografía, calendario y reloj.
La respuesta institucional tampoco deja lugar a equívocos. Hoy son únicamente 76 policías nacionales quienes ejercen como interlocutores policiales sanitarios para todo el territorio nacional, obligados no sólo a intervenir, sino también a sostener canales preventivos y formativos con un sector cada vez más expuesto. Desde 2017, más de 50.000 personas han recibido formación en autoprotección, y no se trata únicamente de médicos y enfermeros: también celadores, administrativos, vigilantes de seguridad, personal de asistencia a domicilio, de ambulancias, del SAMUR-Protección Civil y del SUMA 112, farmacéuticos, odontólogos, veterinarios, fisioterapeutas, terapeutas ocupacionales, trabajadores sociales, alumnos de últimos cursos y estudiantes en prácticas.
Que el sistema sanitario necesite pedagogía policial para aprender a protegerse ya es, por sí mismo, un síntoma de fracaso. Pero aún lo es más que las agresiones y amenazas hayan dejado de percibirse como una anomalía para empezar a asumirse como un riesgo ordinario del trabajo asistencial. Cuando curar exige calcular también el peligro, la sanidad no está sólo sobrecargada: está siendo envilecida.
Los que mandan conocen perfectamente el problema
Hay una ironía particularmente amarga en todo esto. La ministra de Sanidad, Mónica García, no es una figura ajena a este mundo: su biografía oficial la identifica como facultativa en Anestesiología, Reanimación y Terapéutica del dolor y como MIR en Anestesiología entre 2000 y 2004 en el Hospital 12 de Octubre. No puede alegar desconocimiento del significado vital, profesional y psicológico que tiene este examen para quienes se presentan.
Y los miembros del comité que dimitieron tampoco eran burócratas ciegos al proceso, sino especialistas y jefes de servicio con experiencia directa en formación médica. Es decir, los protagonistas institucionales de esta crisis conocían desde dentro el valor del MIR, la dificultad de preparar una prueba seria y la trascendencia de sus consecuencias. Eso vuelve el cuadro más severo, no más excusable. Si los gestores del sistema entienden perfectamente el problema y, aun así, el resultado es éste, entonces ya no estamos ante ignorancia: estamos ante desatención, soberbia administrativa o incapacidad para proteger con seriedad uno de los mecanismos más delicados del sistema sanitario.
Lo que revela de verdad el MIR 2026
El problema del MIR 2026 no es sólo el examen. Es la idea de Estado que deja al descubierto. Un Estado serio protege la limpieza del acceso, cuida a quienes forma, hace atractivas desde el origen las especialidades que necesita y ordena con claridad la incorporación de los profesionales que requiere. Un Estado fatigado, en cambio, funciona a base de recursos, impugnaciones, dimisiones, reuniones de urgencia, parches retributivos y cuellos de botella.
Eso es lo que se ha visto aquí. Un país que pide a sus jóvenes médicos una década de excelencia y les devuelve desorden. Un país que deja vacías plazas esenciales, luego corre a remediarlo y finalmente llama éxito a haber evitado por un año el bochorno. Un país que sigue creyendo que la vocación puede suplir indefinidamente lo que la organización no corrige.
Cuando un país maltrata a quienes van a sostener su sanidad durante las próximas décadas, no sólo comete una injusticia laboral. Comete una imprudencia histórica. Y cuando ni siquiera cuida con solemnidad el examen que decide ese relevo, lo que se resquebraja no es únicamente una convocatoria. Se resquebraja la confianza en que el esfuerzo, al final, será tratado con respeto.
ANEXO
La presión real del sistema se entiende mejor cuando se cruzan plazas ofertadas, cupos reservados y volumen de admitidos. La tabla siguiente resume la convocatoria FSE 2025-2026 en sus principales titulaciones.
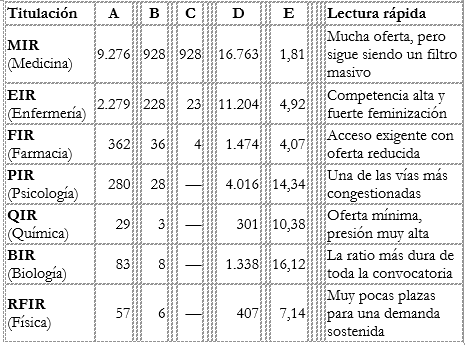
Clave de lectura:
A = Plazas 2025-2026 D = Admitidos definitivos
B = Cupo discapacidad E = Presión por plaza
C = Cupo sin residencia en España
Fuente: Ministerio de Sanidad. Elaboración propia a partir de la convocatoria FSE 2025-2026 y de la relación oficial de admitidos definitivos.